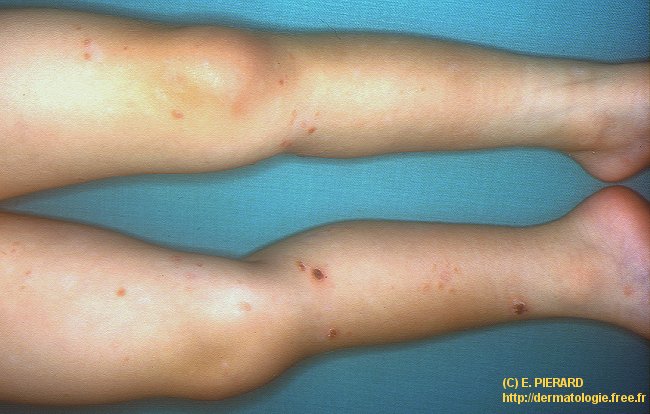
 A gauche, détail
des lésions d'âge différents.
A gauche, détail
des lésions d'âge différents.Ci-dessous, maculo-papule inflammatoire surmontée d'une large vésicule, ombilication et nécrose centrale.

| PARAPSORIASIS en GOUTTES |
 |
 A gauche, détail
des lésions d'âge différents. A gauche, détail
des lésions d'âge différents. |
Ci-dessous, maculo-papule inflammatoire surmontée d'une large vésicule, ombilication et nécrose centrale.  |
 |
 |
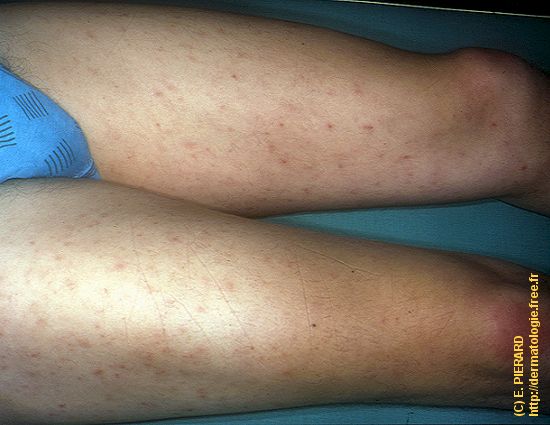
 A gauche, détail
d'une lésion érythémato-squameuse. A gauche, détail
d'une lésion érythémato-squameuse. |