Etiologie: la dermatite atopique (DA) est considérée
comme une réactivité cutanée anormale à
des allergènes de l'environnement (atopènes), avec
une prédisposition génétique.
Anamnèse: âge de début le plus souvent
vers 2 - 3 mois, parfois faisant suite à une dermite séborrhéïque
"qui traine"
Antécédents familiaux: hérédité
atopique (inconstant) : DA du nourrisson, asthme et rhinite allergique
Maître
symptome:
prurit +++
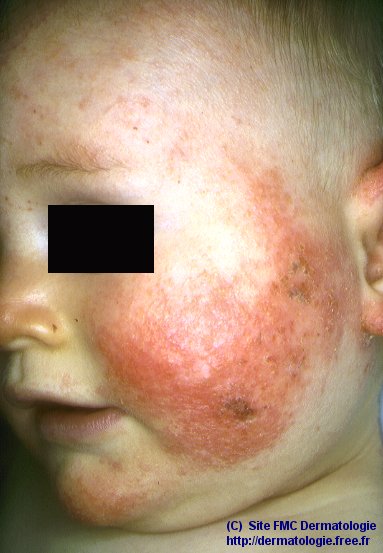
Lésions
élémentaires: érythème et oedème
en plaques, vésicules vites rompues, suintement lors des
poussées aigues, croutes superficielles (impétiginisées ou non), griffures liées
au prurit, plaques nummulaires (tronc), Signes
associés:
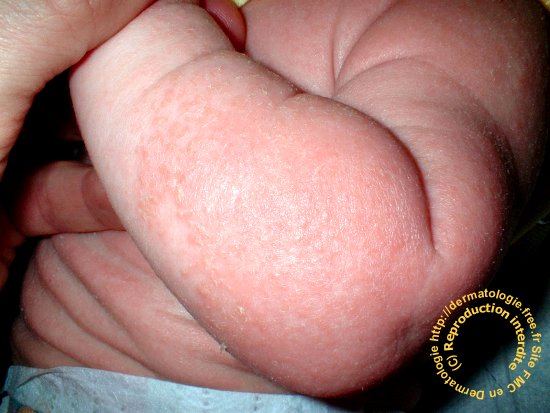
ichtyose et kératose pilaire (inconstantes)
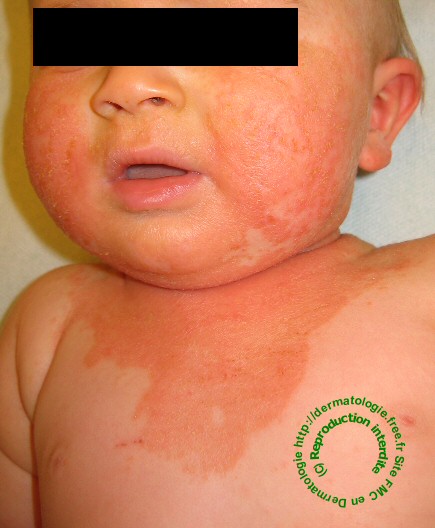
Topographie: convexités ++ (front, joues, scalp, faces d'extension des coudes, des genoux, des avant-bras et
en regard des tibias), respect de la zone médio faciale ++
Evolution:
- fond d'érythème
sur les topographies habituelles, majoré par les pleurs,
la chaleur ambiante, les fibres laineuses/synthétiques;
|
|
- poussées d'eczéma aigu (oedème/
vésicules/ suintement) lors du percement de dents, d'infections
virales/bactériennes des voies aériennes, de la saison
hivernale par la suite (informer les parents de cette évolution
cyclique prévisible),
Pronostic:
après quelques épisodes de poussées-rémissions,
la majorité
de ces eczémas s'amende en intensité et en fréquence,
avant l'âge de 18 mois. Si l'eczéma persiste chez l'enfant de plus de
2 ans, la topographie s'inverse (plis des poignets, des coudes et
genoux, cou, pli du lobule de l'oreille...). La présence
d'atteinte précoce des plis aurait un caractère pronostique
péjoratif.
Complications: surtout la surinfection staphylococcique et streptococcique (impétigo), source d'aggravation
et d'entretien de l'eczéma (le staphylocoque doré
est considéré comme un allergène majeur de
la DA), rarement surinfection herpétique (sévère
et diffuse), éloigner les porteurs d'herpès labial.
Diagnostic
différentiel:
dermite séborrhéïque du nourrisson (voir en bas de cette page et voir aussi cas n°90), en sachant qu'il peut avoir
successivement chez un même nourrisson une dermite séborrhéïque,
puis un eczéma atopique. |
TRAITEMENT,
il comporte 2 volets : (A) soins d'hygiène réguliers,
(B) soins médicaux
A) soins d'hygiène : au long cours +++
Ceci concerne l'information
et les instructions données aux parents; il faut expliquer
que ces soins réguliers équilibrent la dermatose,
mais n'empècheront pas totalement la survenue de poussées
aigues, dans les circonstances précédemment citées.
- les vêtements au contact direct de la peau doivent être
en coton 100% (lessive et adoucissants
sont autorisés si l'on respecte les consignes du fabricant).
- éviter d'aggraver la xérose : éviter savons
irritants, shampooings, savons "de Marseille"; éviter
les bains répétés, trop longs (10 min), trop
chauds. Utiliser un pain
surgras, sur la
peau déjà humidifiée dans le bain. Sécher
la peau en tamponnant, sans frotter. La chambre ne sera pas trop
chauffée, ne pas trop couvrir de couvertures.
- corriger la xérose : application pluri-quotidienne
d'émollients +++ même en dehors des poussées,
(laits, crèmes sans parfum, Cold cream...) de préférence
au sortir du bain, ne pas frictionner. Discuter avec les parents
pour choisir l'émollient le mieux toléré. Les
huiles de bains sont utiles.
- prévenir la colonisation
excessive bactérienne, source d'aggravation: diluer dans
le bain un antiseptique non moussant , ou du KMnO4 (diluer rose pâle)...
B) soins médicaux.
- en cas de poussée
importante, passer le cap difficile grâce aux dermocorticoïdes de classe II pendant 7 jours p.
ex., puis relais par une classe III pendant 8 à 10 jours
puis décroissance 1jour/2, puis 1jour/3. Eduquer les parents
: 1 seule application quotidienne, limiter la surface traitée
+++, pas d'application sur les fesses, ne pas cesser dès
disparition de l'érythème. Surveiller lors des consultations
suivantes le nombre de tubes utilisés. Deux écueils
: 1°-sous-usage par les parents qui craignent à tort
la cortisone ("on nous a dit que ça ferait sortir de
l'asthme", ce qui est faux), ou 2°-usage excessif et large
de dermocorticoïdes qui remplacent les émollients...
- en cas de poussée étendue et crouteuse, de pustules,
suspecter une impétiginisation, prescire une antibiothérapie per os
(macrolide, pénicilline M, ac. fusidique DCI...).
- les antihistaminiques de 1ère génération
sont utiles par leur effet sédatif (diphénylamine DCI, phénylpropylamine DCI) lors des poussées
|
|
- le tacrolimus DCI est un macrolide immunomodulateur
utilisable en pommade. Commercialisé en France depuis 2003,
il est d'efficacité comparable aux dermocorticoïdes
(2). A signaler qu'il n'a pas reçu
l'AMM pour l'enfant âgé de moins de 2 ans.
- la
corticothérapie générale per os
est fortement déconseillée (rebonds, effets secondaires)
- divers : les vaccinations sont autorisées sur zone de peau
normale
Faut-il
prescrire un régime ? (1)
Longtemps sujet
de controverse, il est admis que l'allergie alimentaire peut se
manifester par des signes urticariens et aussi dans certains cas par une DA, sur terrain génétique prédisposé.
Pour la majorité
des nourrissons, les régimes systématiques ne sont pas conseillés. Le lait de vache ne soit pas être systématiquement
interdit de façon préventive (3) : p. ex. il
n'y a pas lieu
de le remplacer par un lait de régime hypoallergénique.
L'allaitement maternel n'aurait finalement pas d'effet protecteur
démontré pour la prévention de l'eczéma
(4).
Faut-il prescrire des tests alimentaires ? Un consensus se dégage,
proposant de demander des tests d'allergie alimentaire si : la DA
est majeure, les poussées se majorent et se rapprochent,
la DA est corticorésistante ou corticodépendante,
DA et retard de croissance, DA et signes digestifs. C'est-à-dire:
nausées, douleurs abdominales, diarrhées, vomissements,
dégout-refus de certains aliments.... Chez l'enfant avant
deux ans, on réalise des prick-tests avec oeuf,
lait, arachide,
poisson, moutarde, farine de blé surtout, et un dosage sérique
des IgE totales et spécifiques. Les 3 premiers allergènes
soulignés sont les plus souvent incriminés. Bien que
le rapport "bénéfice attendu sur la DA"
/ "contrainte du régime" soit discuté par
certains auteurs, cette probabilité allergique a permis à
d'autres auteurs de conseiller chez l'enfant à risque atopique
l'introduction retardée de certains aliments : en particulier
l'oeuf après le 8 ème mois, le poisson après
l'âge de 1 an et enfin l'éviction des arachides.
Le cas du lait de vache a été évoqué
plus haut.
Pour finir, ces tests auraient un intérêt
prédictif : la DA sévère avec allergie alimentaire
présente un risque accru d'asthme dès 3 ans.
Et les pneumallergènes
?
Le risque
respiratoire concerne surtout l'atopique après 2 ans, il
est raisonnable de conseiller précocément des mesures
simples contre la poussière, contre les acariens domestiques
(qui seront aussi des trophallergènes capables d'exacerber
l'eczéma), de déconseiller les animaux domestiques
(chat, chien).
Sommaire...
|